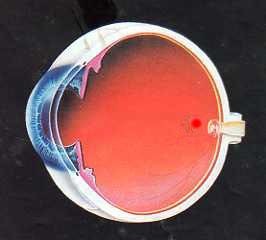
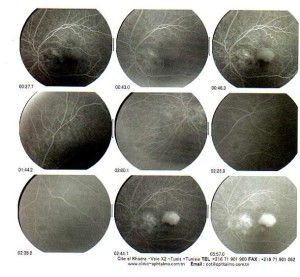
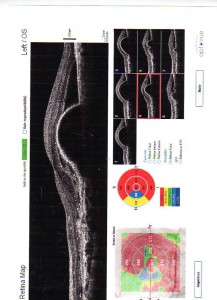
FORME HUMIDE :
La Dégénérescence Maculaire Liée à l’Age est la cause de mal voyance la plus répandue dans les pays développés. Elle atteindrait les 20% de la population selon certaines estimations. Cette baisse visuelle apparaît en général après l’âge de 50 ans; elle est due à la destruction des cônes et des bâtonnets, quand la macula est atteinte c’est la perte de la vision fine comme la lecture et l’écriture ou la vision de l’écran télé. La macula, formée uniquement de cônes, est la partie de la rétine située en face de la pupille. Dans l’axe visuel, elle permet de voir les choses les plus fines. C’est elle qui assure la lecture et l’écriture. Le reste de la rétine, formée essentiellement de bâtonnets, assure la vision d’ensemble, les mouvements, le champ visuel. En pratique, les sujets ne deviennent jamais aveugles, ils gardent un champ visuel leur permettant de vaquer à leurs occupations quotidiennes, excepté toute vision fine comme la lecture et l’écriture.
La cause réelle de la maladie reste hypothétique :
* Une cause vasculaire semble indéniable. Un problème vasculaire général, un problème cardiaque, un problème tension artérielle, ont un rôle majeur.
* Plusieurs facteurs environnementaux ont été incriminés: le tabagisme, le taux élevé de cholestérol et la photo toxicité par exposition au soleil (action des radicaux libres).
* Récemment un facteur génétique a été suggéré sur trois arguments essentiels : ‘observation des jumeaux homozygotes, une agrégation familiale pour la maladie, et le lien entre drusen dominants et drusen liés à l’âge. Cette particularité génétique serait localisée sur le gène AB CR. Cette mort des cellules visuelles est secondaire à la dégénérescence des cellules de l’épithélium pigmentaire. En fait la dénomination de DMLA englobe ce processus d’altération des cellules de l’épithélium pigmentaire, des bâtonnets et cônes, de la membrane de BRUCH et de la production de drusen ( verrucosités corps colloïdes), ainsi que les néovaisseaux sous rétiniens qui apparaissent à un stade tardif. Ce sont ces néovaisseaux qu’on traite par la photo-coagulation au laser. Ces altérations sont toutefois observées communément, à un degré moindre, dans les yeux de pratiquement tous les sujets âgés et augmentent en intensité avec l’âge. Chez quelques sujets, elles progressent jusqu’au stade de mort cellulaire, avec atteinte fonctionnelle. La DMLA serait donc un stade avancé du processus de détérioration choriorétinienne survenant chez tous les sujets. Son expression clinique est plus importante chez les personnes génétiquement prédestinés.
.DMLA et TABAC : Dans une lettre publiée dans le British Medical Journal (British Medical Journal, vol 327, pp.1458-59 – Tabac Actualités, N°43) Simon Kelly, ophtalmologiste britannique, rappelle que « les fumeurs présentent un risque trois fois plus élevé de DMLA que les non-fumeurs ». Il souligne aussi que s’ils s’exposent à un risque accru de DMLA, ils sont également susceptibles de développer la maladie 10 ans plus tôt que les non-fumeurs. Plus souvent donc, mais également plus tôt… Le fait d’arrêter de fumer est toujours bénéfique. « Chez les ex-fumeurs, le risque de DMLA ne se trouve plus que légèrement accru (+36%) par apport à des individus qui n’ont jamais fumé. » Rappelons enfin que le tabagisme serait à l’origine de 20% des causes de cécité chez les plus de 50 ans.
TRAITEMENTS :
A- La forme sèche: Le traitement consiste à prendre des compléments alimentaires contenant des vitamines, anti-oxydants et des pigments utiles à la partie endommagée de la rétine (la macula). Les mêmes compléments alimentaires sont prescrits pour la forme humide dans ses débuts.
B- La forme humide: Le but est d’occlure les néovaisseaux qui se sont formés, qui sont à l’origine de l’oedème de la rétine. Essentiellement trois moyens:
1. Le laser qui est directement appliqué sur la néovascularisation; il est indiqué quand la lésion est située à distance de la macula.
2. La photothérapie dynamique à la verteporfine: Injection par voie veineuse d’une substance photosensibilisante qui se lie à la paroi des néovaisseaux, suivie d’une application d’un rayon spécifique qui permet l’occlusion des néovaisseaux, en épargnant les cellules visuelles adjacentes. malheureusement l’occlusion est temporaire nécessitant la répétition de la procédure.
3. Les traitements anti-angiogéniques: Ils permettent la régression des néovaisseaux. ils sont injectés directement dans le globe oculaire, dans le vitré. leur durée d’action est de l’ordre d’un mois d’où nécessité de répéter les injections jusqu’à l’obtention d’un résultat visuel stable. L’association de la photothérapie dynamique aux anti-angiogéniques est possible dans certains cas.
. La dégénérescence maculaire liée à l’âge est une maladie qui touche généralement les personnes âgées et conduit à la perte de vision au centre du champ visuel (macula) en raison des dommages à la rétine. Elle se présente sous forme de «sèche» ou «humide». Elle est la principale cause de déficience visuelle chez les personnes âgées (plus de 50 ans) dégénérescence de décomposition, il peut être difficile ou impossible de lire ou de reconnaître les visages, même si la vision périphérique reste assez pour permettre aux autres activités de la vie quotidienne. La couche interne de l’œil est la rétine, qui contient des nerfs qui atteignent la vue; derrière la rétine la choroïde, qui contient la réserve de sang à l’ensemble des trois couches de l’oeil, y compris de la macula (la partie centrale de la rétine qui entoure le disque optique). Dans la forme sèche (non-exsudative), débris cellulaires appelés drusen s’accumulent entre la rétine et la choroïde et la rétine peut devenir indépendant. Dans la forme humide, ce qui est plus grave, les vaisseaux sanguins se développent à partir de la choroïde derrière la rétine, et peuvent aussi devenir un réseau séparé. Ceci peut être adressée à une coagulation au laser, et avec des médicaments qui arrête la croissance parfois reflète la croissance des vaisseaux sanguins. Bien que certains cas de dégénérescence maculaire affecte les individus plus jeunes parfois appelés à la dégénérescence maculaire, cependant, que ce terme se réfère généralement à la dégénérescence maculaire liée à l’âge (DMLA). La dégénérescence maculaire liée à l’âge commence avec des dépôts jaunes caractéristiques de la macula (la zone centrale de la rétine, qui fournit la vision centrale détaillée) et appelé ce Alrwasberariv transparent, et est situé entre l’épithélium pigmentaire rétinien et le Statut de la choroïde. La plupart des personnes atteintes de ces modifications précoces (dénommé dépréciation de la tache liée à l’âge) pour avoir une bonne vue. Les gens peuvent avec un Albrarik transparent procéder à développer une DMLA avancée. Le risque est bien plus élevée quand ils sont transparents Albrarik grand et nombreux et associée à des perturbations dans la couche de cellules pigmentées sous la macula. Des recherches récentes suggèrent que rapportent Balbrariv transparent et doux pour les grands dépôts de cholestérol élevé peut répondre à des agents anti-cholestérol.
La prévention
Bien qu’il n’y ait aucun moyen connu de prévenir la dégénérescence maculaire, menant une vie saine peut réduire votre risque de développer une DMLA:
- Ne pas fumer
- Maintenir une alimentation saine qui est riche en fruits et légumes et pauvre en graisses animales
- Exercice régulier
- Maintenir un poids santé
Consultez votre professionnel des soins oculaires régulièrement pour des examens oculaires
__________________________________________________
POUR EN SAVOIR PLUS

• Eviter alcool, caféine, exposition excessive au soleil, médicaments à base de cortisone.
• Arrêter de fumer : toute fumée qui s’introduit dans le corps apporte des milliers de milliards de radicaux libres. Les cellules de la rétine et de la macula sont sensibles aux radicaux libres.
• Surveiller la tension : l’œil est tapissé de capillaires qui irriguent les cellules de la vue. Si la pression sanguine est trop forte, les capillaires vont s’endommager.
• Manger des jaunes d’œufs non cuits tous les jours : le jaune d’œuf est la source la plus importante de Zeaxanthine, un pigment antioxydant qui protège la macula des agressions extérieures.
• Manger des légumes verts, en particulier les choux verts frisés, les épinards, les brocolis car les légumes sont riches en caroténoïdes et, en particulier, en lutéine.
• Manger des petits fruits noirs : cassis, myrtille, mûres riches en anthocyanines – pigments qui agissent comme une « crème solaire » pour les cellules les protégeant des dommages causés par l’absorption des rayons bleu-vert et des ultraviolets.
• Limiter la consommation de produits laitiers.
• Maintenir un « poids de santé ».